18.04.2019
D: Konzepte und Politik
Fassier: Beitrag D6-2019
Prävention von Arbeitsbeeinträchtigung in Frankreich. Organisatorische und politische Herausforderungen – Teil I: Akteure und Zuständigkeiten
Dr. Jean-Baptiste Fassier beschreibt die Prävention von Arbeitsbeeinträchtigung (work disability prevention) in Frankreich, die sich dort am Schnittpunkt vom System der sozialen Sicherung, Arbeitgebern, Arbeitsmedizin und Gesundheitswesen befindet. Es handelt sich um eine Übersetzung des Beitrags Fassier, J.-B., (2019), Work Disability Prevention in France, Organizational and Political Challenges, in: MacEachen, E. (ed.), The Science and Politics of Work Disability Prevention, New York: Routledge, S.158–170. Die Übersetzung des Textes wurde von Helmuth Krämer, LL.M, Legalitas, München, besorgt. Dieser Beitrag wird in zwei Teilen veröffentlicht (Beiträge D6-2019 und D7-2019). Die Literaturnachweise finden sich am Ende von Beitrag D7-2019.
(Zitiervorschlag: Fassier, Prävention von Arbeitsbeeinträchtigung in Frankreich. Organisatorische und politische Herausforderungen – Teil I: Akteure und Zuständigkeiten; Beitrag D6-2019 unter www.reha-recht.de; 18.04.2019.)
Die Prävention von Arbeitsbeeinträchtigung (work disability prevention)[1] befindet sich in Frankreich am Schnittpunkt vom System der sozialen Sicherung, Arbeitgebern, Arbeitsmedizin und Gesundheitswesen. Im ersten Teil dieses Beitrags werden die Akteure und die Zuständigkeiten der einzelnen Systeme beschrieben. Im zweiten Teil werden die aktuellen Maßnahmen zur Prävention von Arbeitsbeeinträchtigungen erläutert, wobei der Schwerpunkt auf dem rechtlichen Status „behinderter Arbeitnehmer“[2] in Frankreich liegt. Schließlich werden die jüngsten Reformen und aktuellen Herausforderungen mit ihren politischen, finanziellen und demographischen Faktoren vorgestellt.
I. Überblick über die soziale Sicherheit in Frankreich
Soziale Sicherheit ist in Frankreich durch verschiedene inhärente Systeme gekennzeichnet. Das größte ist das „allgemeine Sozialversicherungssystem“ im privaten Sektor, das 18 Millionen Arbeitnehmer umfasst (Chevreul, Berg Brigham, Durand-Zaleski, & Hernández-Quevedo, 2015). Weitere große Sicherungssysteme umfassen (a) Mitarbeiter auf staatlicher und regionaler Ebene und in öffentlichen Krankenhäusern (5,6 Millionen); (b) in der Landwirtschaft Beschäftigte (5,4 Millionen); und (c) Selbständige (2,8 Millionen). Andere Systeme der sozialen Sicherheit umfassen die Beschäftigten der staatlichen Eisenbahnen, Bergleute und mehrere andere Sektoren oder Verwaltungen (z. B. der Banque de France [der französischen Nationalbank], Nationalversammlung). Aufgrund der verschiedenen Systeme finden für die Prävention von Arbeitsbeeinträchtigung zahlreiche Gesetze und zugehörige Teilgesetze und Verordnungen (z. B. Arbeitsgesetzbuch, Sozialversicherungsgesetz, Beamtengesetz) Anwendung. Dadurch entsteht ein sehr komplexes System für alle betroffenen Kreise. Um einen Überblick über die französischen Rahmenbedingungen bezüglich Arbeitsbeeinträchtigung zu geben, wird in diesem Beitrag nur auf das allgemeine System eingegangen, das alle angestellten Beschäftigten des privaten Sektors umfasst (Centre des Liaisons Européennes et Internationales de Sécurité Sociale [Europäische und internationale Verbindungsstelle für soziale Sicherheit], 2017).
Das verpflichtende, allgemeine System wird von einem Netzwerk lokaler, regionaler und nationaler Institutionen getragen und nach Risikokategorien gegliedert. Es wird von Vertretern der Arbeitgeber und Arbeitnehmer unter der Aufsicht der verschiedenen für die soziale Sicherheit zuständigen Ministerien verwaltet (z. B. das Arbeitsministerium, das Gesundheitsministerium und das Finanzministerium) und wird hauptsächlich von Arbeitgeberbeiträgen sowie von Steuerabzügen von den Arbeitnehmerentgelten finanziert. Das System umfasst Erwerbstätige im privaten Industrie-, im Gewerbe- und im Dienstleistungssektor sowie ihre Familien. Das französische Gesundheitssystem ist ein Mix aus verschiedenen Typen: strukturell auf einem Bismarckschen Ansatz basierend, mit einer Bürgerversicherung in einem öffentlichen Modell nach der Beveridge Art. Letzteres Modell unterstreicht die derzeit zunehmende Bedeutung des steuerfinanzierten Gesundheitswesens und starker staatlichen Intervention (Chevreul u.a., 2015). Beiträge werden sowohl von Arbeitgebern als auch von Arbeitnehmern geleistet. Das Gesundheitssystem gliedert sich in fünf Zweige (Europäisches und internationales Verbindungszentrum für soziale Sicherheit, 2017), von denen zwei an der Prävention von Arbeitsbeeinträchtigung beteiligt sind. Bei den Zweigen Gesundheit, Mutterschaft, Vaterschaft, Behinderung und Tod handelt es sich um universelle und steuerfinanzierte Zweige. Die Zweige Arbeitsunfall und Berufskrankheit werden durch Arbeitgeberbeiträge finanziert, während die Beschäftigten die Leistungsberechtigten sind. Ein bemerkenswerter Aspekt des französischen Gesundheitssystems ist die wichtige Rolle, die Sozialversicherungsärzte (social-insurance physicians, SIPs) und Betriebsärzte (occupational physicians, OPs) seit 1946 spielen. Letztere sind direkt bei den großen Unternehmen beschäftigt. Kleine und mittlere Unternehmen schließen Verträge mit arbeitsmedizinischen Diensten, zu denen auch OP`s gehören.
II. Das arbeitsmedizinische System
1. Das allgemeine Sozialversicherungssystem und die Rolle der Sozialversicherungsärzte
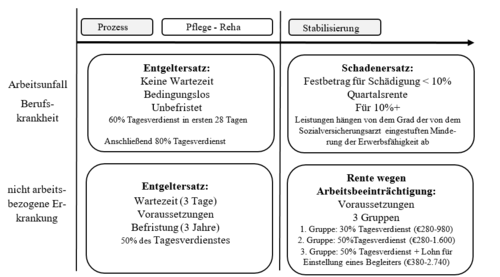
Im allgemeinen französischen Sozialversicherungssystem werden Sozialversicherungsärzte von der gesetzlichen Angestelltenkrankenkasse[3] angestellt, die den Gesundheitszweig des Sozialversicherungssystems leitet. SIPs sind wichtige Akteure bei der Steuerung der Genesung von Beschäftigten. Melden sich Beschäftigte krank, müssen sie der örtlichen Krankenkassenfiliale ihre von einem Allgemein- oder Facharzt ausgestellte Arbeitsunfähigkeitsbescheinigung vorlegen. Abhängig von Dauer, Häufigkeit und Grund der Arbeitsunfähigkeit (sick leave) eines Beschäftigten, kann der SIP verpflichtet sein, Beschäftigte zu einer Gesundheitsuntersuchung einzubestellen, um die Erforderlichkeit der Ausstellung eines Arbeitsunfähigkeitszeugnisses zu überprüfen, was anschließend bestätigt oder verneint wird. Zum Beispiel werden Arbeitsunfähigkeitsbescheinigungen bei Rückenschmerzen in der Regel für eine Dauer von 45 bis 90 Tage ausgestellt. Die Höhe und die Voraussetzungen für Entgeltersatzleistungen sind von der Berufsbezogenheit der Erkrankung abhängig (s. Abbildung 1). Ist die Arbeitsunfähigkeit von einer berufsbedingten Erkrankung verursacht (Arbeitsunfall oder Berufskrankheit), werden Entgeltersatzleistungen ohne Wartezeit sowie unbefristet und bedingungslos gewährt. Sie sind auch weniger stark begrenzt als Entgeltersatzleistungen für Arbeitsunfähigkeit aufgrund einer nicht berufsbedingten Erkrankung (Gesetz der sozialen Sicherung,[4] Art. L433-1 bis L433-4). Im letzteren Falle werden Entgeltersatzleistungen nach einer Wartezeit von drei Tagen und unter bestimmten Voraussetzungen[5] für maximal drei Jahre gezahlt.
Die SIPs spielen bei der sogenannten „Stabilisierungsfeststellung“ eine herausragende Rolle, sowohl aus medizinischer als auch aus verwaltungstechnischer Sicht. Dabei handelt es sich um den Zeitpunkt, ab dem weder eine weitere Besserung noch Verschlechterung zu erwarten ist.
Abbildung 1 Entgeltersatz für Beschäftigte bei Arbeitsunfähigkeit (sick leave)
Obwohl die Stabilisierungsbegutachtung vom behandelnden Arzt (Allgemein- oder Facharzt), der über die besten Kenntnisse der Erkrankung und des Verlaufs der Heilbehandlung verfügt, durchgeführt werden sollte, kann sie auch von dem SIP durchgeführt werden. In diesem Fall geht die Begutachtung des SIPs der des behandelnden Arztes vor. Dem Arbeitnehmer bleibt es dennoch vorbehalten, die Begutachtung des SIPs vor dem Schlichtungsausschuss[6] und anschließend vor dem Sozialgericht[7] anzufechten. Die Hauptfolge der Stabilisierungsbegutachtung besteht in der Einstellung der Entgeltersatzleistungen, was die Beschäftigten zu einem Treffen mit ihrem Arbeitsmediziner zur Planung der Wiederaufnahme der Tätigkeit zwingt. Obwohl die Wiederaufnahme der Tätigkeit durch Bereitstellung angemessener Vorkehrungen am Arbeitsplatz erleichtert werden kann, lässt die Plötzlichkeit der Wiederaufnahme der Tätigkeit unter diesen Umständen selten Zeit für die Planung und Bereitstellung dieser Vorkehrungen.
Ist eine Erkrankung berufsbezogen, so kann eine finanzielle Entschädigung aufgrund der Verletzung von Körperteilen gewährt werden. Der Entschädigungsbetrag hängt von dem Grad der von dem SIP festgestellten dauerhaften Arbeitsbeeinträchtigung (partial permanent incapacity) ab. Die dauerhafte Arbeitsbeeinträchtigung wird anhand einer festen Skala, in einem Prozentsatz ausgedrückt, festgestellt und anschließend in einen Entschädigungsbetrag umgewandelt (Gesetz der sozialen Sicherung, Art. L434-1, L434-2). Übersteigt der Grad 10%, so erhalten verletzte Beschäftigte eine Quartalsrente; andernfalls erhalten sie einen Pauschalbetrag. Allerdings stellt dieser Pauschalbetrag keine Entschädigung für die Karriereeinbußen von Beschäftigten im Falle einer Kündigung dar. Zum Beispiel könnte ein Beschäftigter mit chronischer Lumbalgie eine dauerhafte Arbeitsbeeinträchtigung von 9% haben, was die Zahlung eines Abfindungsbetrages in Höhen von 4.110 € [US$4.909] zur Folge haben würde. Im Falle des Verlustes seines Arbeitsplatzes würde der Beschäftigte keine weitere Entschädigung erhalten. Ist eine Erkrankung nicht berufsbedingt, kann der SIP eine Empfehlung dahingehend aussprechen, dass der Beschäftigte, in Abhängigkeit von seiner Erwerbsfähigkeit (earning capacity) und der Erfüllung verschiedener Voraussetzungen[8], eine Rente wegen Arbeitsbeeinträchtigung (disability pension) erhält.
Übersteigt die krankheitsbedingte Fehlzeit drei Monate, können der SIP und der behandelnde Arzt, die Beschäftigten zur Rücksprache mit ihrem Arbeitsmediziner mit dem Ziel der Durchführung einer Vorsorgeuntersuchung zur Wiederaufnahme der Tätigkeit auffordern. Obwohl diese Besuche nicht verpflichtend sind, hat das Sozialversicherungssystem diese aktiv gegenüber den Experten und Angestellten im Gesundheitswesen angepriesen. Ärztliche Beratung ist im Vorfeld der Wiederaufnahme der Tätigkeit bei der Identifizierung von Barrieren und der Formulierung von Strategien zur Wiederaufnahme der Tätigkeit von großer Bedeutung.
Über seine historische Rolle als staatlicher Versicherer, hat das französische System der sozialen Sicherung neuerdings eine aktivere Rolle bei der Prävention von und Wiedereingliederung bei Arbeitsbeeinträchtigung (work disability) gespielt. 2009 wurden Arbeitsbeeinträchtigungsausschüsse innerhalb des Netzwerks der örtlichen Träger des Systems der sozialen Sicherheit geschaffen. Diese lokalen Ausschüsse setzen sich jeweils aus einem SIP, einem Sozialarbeiter und einem Fallbearbeiter zusammen, von denen erwartet wird, dass sie zur leichteren Wiederaufnahme der Tätigkeit sowie zum besseren Erhalt gefährdeter Arbeitsplätze Langzeitarbeitsunfähiger mit Arbeitsplatzverlustrisiko beitragen. Allerdings wurden einige Ausschüsse von anderen betroffenen Kreisen dafür kritisiert, dass sie ihr Vorgehen und ihre Entscheidungen nicht mit anderen betroffenen Kreisen abstimmen (Arbeitgeber, Arbeitsmediziner, Hausärzte). Zudem wurde weder die Abdeckung der Zielbevölkerung durch die Ausschüsse noch deren Effektivität bewertet. In gleicher Weise wurde 2014 ein Pilotfallbearbeitungsprogramm entwickelt, um die Wiederaufnahme der Tätigkeit schwerverletzter Beschäftigter zu verbessern. Dieses Pilotprogramm befindet sich immer noch in der Einführungsphase. Ein laufender Prozess zur Evaluierung eigenständiger Fallverwaltungsprogramme für Beschäftigte mit Lumbalgie ergab wesentliche Kommunikationsprobleme zwischen den Akteuren des Sozialversicherungssystems (SIPs, Fallmanager, arbeitsmedizinische Dienste und Rehabilitationszentren). Darüber hinaus waren die Allgemeinmediziner nicht klar in das Pilotprojekt integriert. Möglicherweise als Folge der Prozessevaluation war die Zahl der im Pilotprogramm enthaltenen Mitarbeiter mit Lumbalgie geringer als erwartet. Trotz der begrenzten Wirkung dieser beiden Programme zeigen sie deutlich die Absicht des französischen Systems der sozialen Sicherung, eine aktivere Rolle als bisher bei der Prävention von Arbeitsbeeinträchtigung zu übernehmen. Die beiden Beispiele verdeutlichen auch die Wichtigkeit der Beseitigung sektorenübergreifender Barrieren zwischen Versicherungs-, Arbeitsmedizin- und Gesundheitsorganisationen, die das Management von Arbeitnehmerfällen behindern können.
2. Das arbeitsmedizinische System und die Rolle des Arbeitsmediziners
Alle französischen Arbeitgeber im privaten, öffentlichen und Verbandssektor müssen sich einem arbeitsmedizinischen Dienst anschließen, an welchen sie eine jährliche Gebühr pro Beschäftigten zahlen. Nur selbständig Beschäftigte müssen sich nicht an diese Bestimmung halten.
Bei Unternehmen mit mehr als 1.500 Arbeitnehmern besteht der arbeitsmedizinische Dienst innerhalb der Firma[9]. Kleine und mittlere Unternehmen teilen sich arbeitsmedizinische Dienste[10]. Alle arbeitsmedizinischen Dienstleistungen müssen von der Regionalvertretung des Arbeitsministeriums genehmigt werden. Arbeitsmedizinische Fachkräfte umfassen Arbeitsmediziner und verwandte Berufe wie Krankenschwestern für Arbeitsmedizin, Ergonomen, Psychologen, Toxikologen und Sozialarbeiter. Seit seiner Entwicklung im Jahr 1946 konzentriert sich das französische arbeitsmedizinische System im Rahmen des Modells der „medizinischen Prävention“ auf Arbeitsmediziner (Matsuda, 2012). Dieses Modell weist den Arbeitsmedizinern zwei Hauptrollen zu. Erstens führen sie regelmäßige medizinische Vorsorgeuntersuchungen durch, von der Einstellung bis zum Vertragsende. Zusätzlich zu den anberaumten Vorsorgeuntersuchungen können auch andere Arten von gesetzlich vorgeschriebenen Besuchen bei Arbeitsmedizinern anberaumt werden. Beispielsweise ist der Besuch eines Arbeitsmediziners zur Wiederaufnahme der Tätigkeit nach einer Arbeitsunfähigkeit von mehr als einem Monat verpflichtend und nach einer Arbeitsunfähigkeit von mehr als drei Monaten werden Beratungen zur Vorbereitung der Wiederaufnahme der Tätigkeit anberaumt. Gegebenenfalls können Besuche auf Wunsch von Arbeitnehmern, Arbeitgebern oder Arbeitsmediziner anberaumt werden. Zweitens muss mindestens ein Drittel der Arbeitszeit des Arbeitsmediziners für präventive Maßnahmen am Arbeitsplatz aufgewendet werden. Maßnahmen am Arbeitsplatz können aufgrund kollektiver Initiativen wie z.B. Bewertung des Berufsrisikos, Bereitstellung von Informationen, Ausbildung und Forschung, oder der Initiative einzelner Arbeitsmediziner erfolgen, wie z. B. die Bewertung der Arbeitsplätze und die Empfehlung angemessener Vorkehrungen für verletzte oder kranke Arbeitnehmer.
Die Idee der medizinischen Beurteilung der Arbeitsplatztauglichkeit durch Arbeitsmediziner ist ein Eckpfeiler der Prävention von Arbeitsbeeinträchtigung in Frankreich. Arbeitsplatztauglichkeit ist definiert als die Fähigkeit eines Arbeitnehmers, eine bestimmte Arbeit in ihrem Kontext (d. h. Arbeitsplatz oder Abteilung) ohne Gesundheitsgefährdung des Arbeitnehmers auszuführen (Französisches Arbeitsgesetzbuch, Art. L6422-2, L4622-3). Der Arbeitsmediziner beurteilt die Arbeitsplatztauglichkeit und soll die Übereinstimmung zwischen der Arbeitsfähigkeit des Einzelnen und den Anforderungen des Arbeitsplatzes bewerten. So wird beispielsweise die Arbeitsplatztauglichkeit einer Altenpflegehelferin nach den körperlichen Anforderungen des Arbeitsplatzes (z. B. schweres Heben von Patienten) beurteilt, die an eine Pflegehelferin in einer Tagespflegestätte nicht gestellt würden.
Wird ein Risiko für die Gesundheit des Arbeitnehmers aufgrund eines Missverhältnisses zwischen den Arbeitsplatzanforderungen und den Fähigkeiten des Arbeitnehmers festgestellt, wird von dem Arbeitsmediziner erwartet, dass er Empfehlungen für den Arbeitgeber ausarbeitet, entweder zur Bereitstellung angemessener Vorkehrungen am Arbeitsplatz oder für eine Aus- oder Weiterbildung zum Einsatz an einem anderen Arbeitsplatz. Im Gegenzug wird von den Arbeitgebern erwartet, dass sie diesen Empfehlungen folgen, obwohl sie Widerspruch erheben können, wenn nachgewiesen werden kann, dass die Umsetzung der Empfehlungen des Arbeitsmediziners auf Unternehmensebene nicht möglich ist. Die Verantwortung der Arbeitgeber zum Treffen von angemessenen Vorkehrungen geht nur soweit, wie es die betrieblichen Möglichkeiten erlauben, und Beschäftigten kann auf der Grundlage der von dem Arbeitsmediziner festgestellten mangelnden Arbeitsplatztauglichkeit aus medizinischen Gründen gekündigt werden. Im Falle der Ablehnung müssen die Arbeitgeber diese gegenüber Arbeitnehmern und Arbeitsmedizinern schriftlich begründen.
Die von Arbeitsmedizinern empfohlenen Vorkehrungen können Arbeitszeit, Aufgaben und Ausstattung des Arbeitsplatzes betreffen. Um diese Empfehlungen auszugestalten, müssen Arbeitsmediziner eine Tätigkeitsanalyse am Arbeitsplatz durchführen und können sich der Hilfe von anderen Gesundheitsfachkräften innerhalb ihres arbeitsmedizinischen Gesundheitsdienstes (z. B. Ergonomen) bedienen. Arbeitsmediziner sind auch verpflichtet, zunächst mit Beschäftigten und anschließend mit ihren Arbeitgebern Änderungen des Arbeitsplatzes bzw. die Bereitstellung von Vorkehrungen für die Beschäftigten zu besprechen. Im Falle spezifischer Berufskrankheiten (z. B. Asthma oder Allergien) können Arbeitsmediziner Beschäftigte an arbeitsmedizinische Institute der Universitätskrankenhäuser überweisen. Gegebenenfalls können Arbeitsmediziner auch eine aktive Rolle bei der Bereitstellung von Vorkehrungen am Arbeitsplatz einnehmen. Obwohl die Vorschläge der Arbeitsmediziner von den Arbeitgebern umgesetzt werden müssen, haben Grataloup, Massardier-Pilonchery, Bergeret & Fassier beobachtet, dass die unmittelbare Mitwirkung des Arbeitsmediziners bei dem Prozess der Arbeitsplatzanpassung aus sozialen Gesichtspunkten wichtig ist, die die Akzeptanz durch Kollegen und Vorgesetzte der betroffenen Beschäftigten betreffen.
Zusätzlich zu der Empfehlung der Bereitstellung von Vorkehrungen besteht die andere überragende Rolle des Arbeitsmediziners im Rahmen der Arbeitsbeeinträchtigungsprävention in der Durchführung von Untersuchungen vor der betrieblichen Wiedereingliederung (pre-return-to-work checkups) (Petit u. a., 2015). Gemäß französischem Arbeitsgesetzbuch sind diese Besuche verpflichtend, wenn die Arbeitsunfähigkeit länger als drei Monate andauert. Paradoxerweise dürfen weder Arbeitgeber noch Arbeitsmediziner, sondern nur die krankgeschriebenen Beschäftigten, der behandelnde Arzt oder die Amtsärzte diese Besuche veranlassen. Im Rahmen der Untersuchungen vor der betrieblichen Wiedereingliederung sollen die Arbeitsmediziner die Barrieren für die Arbeitsplatzrückkehr identifizieren und Strategien zu ihrer Überwindung vorschlagen. Dies stellt eine einzigartige Möglichkeit zur Zusammenarbeit für Arbeitsmediziner und behandelnde Ärzte im Hinblick auf die Situation des Betroffenen dar. In der Vergangenheit wurde diese Art des Besuches von behandelnden Ärzten aus verschiedenen Gründen einschließlich der mangelnden Kenntnis dieser Möglichkeit und des mangelnden Vertrauens in Arbeitsmediziner in zu geringem Maße genutzt. Dennoch haben die Untersuchungen vor der betrieblichen Wiedereingliederung in den letzten Jahren als Folge der Werbekampagnen des Gesundheitszweigs der Sozialversicherung sowohl bei Beschäftigten als auch bei Ärzten an Beliebtheit gewonnen. Allerdings müssen diese Vorsorgeuntersuchungen weit im Voraus geplant werden, um es den Arbeitsmedizinern zu ermöglichen, Maßnahmen zur Wiederaufnahme der Tätigkeit auszuarbeiten und Einvernehmen mit den Arbeitgebern und Vorgesetzten der Beschäftigten herzustellen.
3. Das Gesundheitssystem und die Rolle der Behandelnden Ärzte
Die Prävention von Arbeitsbeeinträchtigungen ist schlecht in das französische Gesundheitssystem integriert und behandelnde Ärzte erhalten in dieser Hinsicht eine sehr eingeschränkte medizinische Erstaus- und Weiterbildung. In den Newslettern der Ärzteverbände wird regelmäßig über konfliktreiche Beziehungen zwischen Ärzten der Privatwirtschaft und Sozialversicherungsärzten berichtet, deren Ausmaße schwer einzuschätzen sind. Zum Beispiel können Konflikte über die Entscheidung der Stabilisationsfeststellung durch einen Sozialversicherungsarzt entstehen, wenn der den Beschäftigten behandelnde Arzt die Entscheidung als voreilig betrachtet. Gleichfalls misstrauen behandelnde Ärzte regelmäßig Betriebsärzten, die sie als Interessenvertreter des Arbeitgebers zu Lasten des Beschäftigten wahrnehmen könnten. In solchen Situationen berufen sich der behandelnde Arzt sowie der Betriebsarzt auf den Schutz der medizinischen Daten des Beschäftigten, um die nicht stattfindende Zusammenarbeit zu begründen.
Allerdings waren in den letzten Jahren auch positive Entwicklungen zu beobachten. Betriebsärzte haben nun ein besseres Image in der Öffentlichkeit, insbesondere wegen ihrer Rolle bei der Prävention von Arbeitsbeeinträchtigungen und psychologischen Gefahren am Arbeitsplatz während der von 2009–2012 andauernden Finanzkrise (Michiels u. a., 2016). Die Häufigkeit der von den behandelnden Ärzten eingeleiteten Hinzuziehung von Betriebsärzten hat zugenommen, was die wachsende Tendenz der Gesundheitsdienstleister zur Zusammenarbeit mit arbeitsmedizinischen Diensten verdeutlicht. Dieses gestiegene Interesse lässt sich durch Werbekampagnen des Gesundheitszweigs der Sozialversicherung erklären, die sich an Allgemeinmediziner und Beschäftigte selbst richten sowie durch Anzeigen im Internet und Informationsbroschüren in den Wartezimmern der behandelnden Ärzte erklären.
4. Die Rolle der Arbeitgeber
Die Arbeitgeber sind gesetzlich verpflichtet, die Gesundheit der Arbeitnehmer zu schützen, Gefahren am Arbeitsplatz zu vermeiden und die von den Arbeitsmedizinern geforderten Vorkehrungen am Arbeitsplatz zu treffen. Die Durchsetzung dieser Verpflichtungen hängt jedoch von einer Reihe von Faktoren ab. Der Einfluss der Unternehmenskultur ist entscheidend; sie prägt zusammen mit der Größe und den Ressourcen des Unternehmens die Qualität der sozialen Beziehungen am Arbeitsplatz. Ein weiterer wichtiger Faktor ist die Integrationsbereitschaft der von großen Unternehmen beschäftigen Betriebsärzte und ihr Einfluss auf die Unternehmensführung und -steuerung. Es gibt einen großen Unterschied zwischen Unternehmen, die sich für die Prävention von Arbeitsbeeinträchtigungen einsetzen, und Unternehmen, in denen die Mitarbeiter unter schlechten Arbeits- und Managementbedingungen leiden und in denen die Bereitstellung von Vorkehrungen am Arbeitsplatz systematisch verweigert wird.
Zurzeit gibt es in Frankreich einen Mangel an Betriebsärzten, was dazu führt, dass einige Arbeitgeber ihre Verpflichtungen hinsichtlich der medizinischen Betreuung ihrer Beschäftigten nicht erfüllen können. In solchen Situationen haben die Arbeitnehmer keinen Zugang zu Arbeitsmedizinern und haben große Schwierigkeiten, wenn Gesundheitsprobleme die Bereitstellung von Vorkehrungen am Arbeitsplatz erfordern. Die Betriebsarzt-Populationspyramide prognostiziert eine dramatische Beschleunigung dieser Verknappung und Schwierigkeiten auf kurze Sicht (Dellacherie, 2008). Die Ausbildung neuer Betriebsärzte wird durch die mangelnde Beliebtheit dieser Fachrichtung bei Medizinstudenten, Assistenzärzten, Medizinischen Fakultäten und Universitätskliniken erschwert. Die Ausbildung anderer Ärzte zu Betriebsärzten durch kontinuierliche medizinische Fortbildung könnte eine Lösung gegen den Mangel darstellen. Es gibt jedoch unterschiedliche Ansichten zwischen Hochschullehrern der Arbeitsmedizin, die sich um eine Ausbildung auf hohem Niveau bemühen, und anderen Interessengruppen (z. B. Arztanwärter, Arbeitgeber, Beschäftigte des Arbeitsministeriums), die die Dauer und den Inhalt der Ausbildung verkürzen möchten. Zudem ist die Zahl der Hochschullehrer für Arbeitsmedizin in den letzten Jahren kontinuierlich gesunken, was die Forschungs- und Ausbildungskapazität der Arbeitsmedizin verringert.
Beitrag von Dr. Jean-Baptiste Fassier, Université Claude Bernard Lyon 1
Anmerkungen:
[1] Im englischsprachigen Original werden die Begriffe Work Disability, Work Disability Preven-tion und Work Disability Policy benutzt. Für die Übersetzung von Work Disability sind die Begriffe Arbeitsbeeinträchtigung, Arbeitsunfähigkeit, Arbeitsteilhabebeeinträchtigung, Beeinträchtigung der Beschäftigungsfähigkeit, Erwerbsbeeinträchtigung und Erwerbsunfähigkeit in Betracht gezogen worden. Schließlich haben wir uns für Arbeitsbeeinträchtigung entschieden. Dieser Begriff ist im Deutschen mit keiner feststehenden rechtlichen Bedeutung versehen und drückt aus, dass die Teilhabe am Arbeitsleben auch graduell beeinträchtigt sein kann. An der Diskussion dieser Frage haben sich René Dittmann, Friedrich Mehrhoff, Oskar Mittag und Felix Welti beteiligt.
[2] Reconnaissance de la qualité de travailleur handicapé.
[3] Caisse Nationale d'Assurance Maladie des Travailleurs Salariés
[4] Code de la sécurité sociale
[5] Um Entgeltersatzleistungen im Falle einer nicht berufsbedingten Krankheit zu bekommen, müssen die Antragsteller mindestens 150 Stunden während der letzten drei Monate vor der Arbeitsunfähigkeit gearbeitet haben.
[6] Commission de conciliation amiable
[7] Tribunal des affaires de sécurité sociale.
[8] Die Zugehörigkeit zum Sozialversicherungssystem beträgt mehr als 12 Monate und in den letzten 12 Monaten wurde mehr als 600 Stunden einer bezahlten Arbeit nachgegangen.
[9] Service de santé autonome.
[10] Service de santé inter-entreprises.
Stichwörter:
Arbeitsunfähigkeit, Verminderte Erwerbsfähigkeit, Länder-Vergleichsstudie, berufliche Wiedereingliederung, Rückkehr ins Erwerbsleben (return to work), Arbeitsmedizin, Betriebsärzte, Frankreich







Kommentare (0)
Keine Kommentare gefunden!